ადრენალური უკმარისობა
მიმოხილვა
Author:
Lynnette K Nieman, MD
Section Editor:
André Lacroix, MD
Deputy Editor:
Kathryn A Martin, MD
Contributor Disclosures
All topics are updated as new evidence becomes available and our peer review process is complete.
Literature review current through: Mar 2021. | This topic last updated: Apr 12, 2019
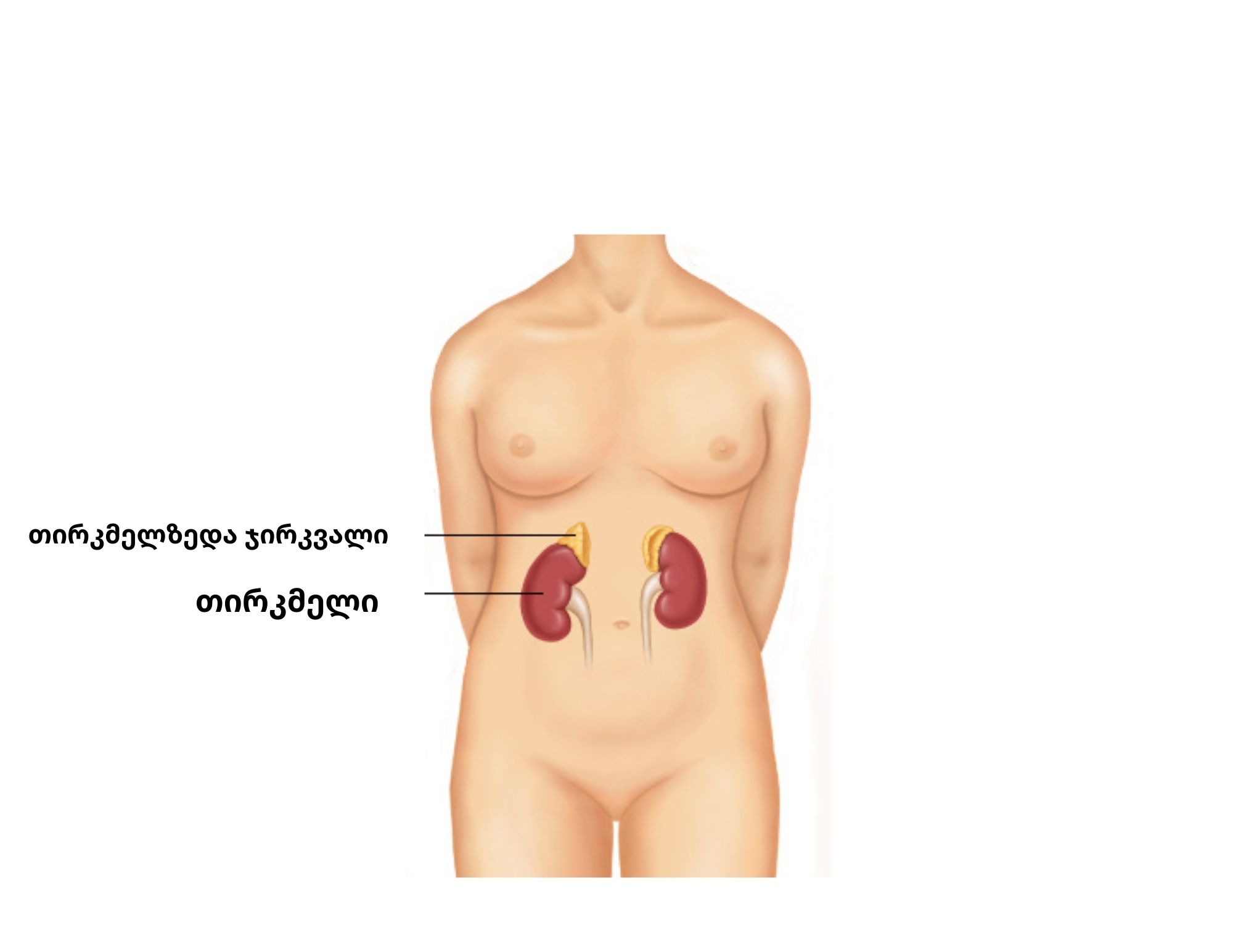
თირკმელზედა ჯირკვალი მდებარეობს თირკმელების ზემოთ - (იხილეთ სურათზე) და ნორმალურ მდგომარეობაში გამომუშავებს სამი კლასის ჰორმონებს: გლუკოკორტიკოიდებს, მინერალკორტიკოიდებს და ანდროგენებს.
ადრენალური უკმარისობა ეწოდება მდგომარეობას, როდესაც თირკმელზედა ჯირკვალი ვეღარ უზრუნველყოფს ორგანიზმს რომელიმე მათგანის საკმარისი რაოდენობით.
ადრენალური უკმარისობის ადრეული გამოვლენა ხშირად გართულებულია, თუმცა მკურნალობის დაწყების შემთხვევაში მკურნალობა წარმატებულია.
მკურნალობა ერგება გამომწვევ მიზეზს; ეს დაავადება ქრონიკულია და მკურნალობა საჭიროა მთელი ცხოვრების განმავლობაში. პაციენტები სწორად მართვის შემთხვევაში ცხოვრობენ აქტიური ცხოვრების წესით და დაავადება არ მოქმედებს სიცოცხლის ხანგრძლივობაზე.
თირკმელზედა ჯირკვლის ჰორმონების ტიპები:
გლუკოკორტიკოიდები:
კორტიზოლი არის ძირითადი გლუკოკორტიკოიდი, რომელიც გამომუშავდება თირკმელზედა ჯირკვალში. კორტიზოლს აკონტროლებს ჰორმონი კორტიკოტროპინი, რომელიც გამომუშავდება ჰიპოფიზში და ასტიმულირებს თირკმელზედა ჯირკვალს, რათა გამოიმუშავოს კორტიზოლი; თავის მხრივ, კორტიზოლის შემცირება ან მომატება მოქმედებს ჰიპოფიზზე და ზრდის ან ამცირებს კორტიკოტროპინის გამომუშავებას. კორტიკოტროპინს თაბის მხრივ კონტროლს უწევს ჰორმონი, რომელიც ჰიპოთალამუსში გამომუშავდება და კორტიკოტროპინ-რილიზინგ-ჰორმონი ეწოდება.
კორტიზოლს აქვს მრავალი ფუნქცია:
- მონაწილეობს გლუკოზის რეგულაციაში;
- აგროვებს ცხიმს ორგანიზმში;
- ხელს უწყობს ინფექციასთან გამკლავებას;
- განაპირობებს სტრესზე საპასუხო რეაქციას.
მინერალკორტიკოიდები:
ძირითადი მინერალკორტიკოიდია ალდოსტერონი. იგი არეგულირებს ორგანიზმში კალიუმისა და ნატრიუმის რაოდენობას, სისხლის მოცულობას და არტერიულ წნევას.
ანდროგენები:
ანდროგენული ჰორმონებია: ტესტოსტერონი, დეჰიდროეპიანდროსტერონი (DHEA) და DHEA სულფატი; ეს ჰორმონები გამომუშავდება ორივე სქესში.
ქალებში ანდროგენები გამომუშავდება თირკმელზედა ჯირკვალსა და საკვერცხეებში. ადრენალური (თირკმელზედა ჯირკვალში გამომუშავებული) ანდროგენები განაპირობებს მეორად სასქესო ნიშნებს, მაგ, როგორიცაა ბოქვენისა და იღლიის თმიანობა.
მამაკაცებში ანდროგენების უმეტესობა (მაგ. ტესტოსტერონი) გამომუშავდება სათესლე ჯირკვლებში; ნორმალური სქესობრივი ფუნქციისთვის სათესლეებში გამომუშავებული ტესტოსტერონი გაცილებით მნიშველოვანია, ვიდრე თირკმელზედა ჯირკვალში გამომუშავებული ანდროგენები.
თირკმელზედა ჯირკვლის უკმარისობით გამოწვეული დაავადებები:
პირველადი ადრენალური უკმარისობა - ადისონის დაავადება
ეს არის თირკმელზედა ჯირკვლის პირველადი უკმარისობა. ეს დაავადება ვითარდება მაშინ, როცა თირკმელზედა ჯირკვალი ვერ გამოიმუშავებს საკმარისი რაოდენობით ჰორმონებს, მიუხედავად ჰიპოფიზის ჰორმონ - კორტიკოტროპინით ნორმალური ან გაძლიერებული სტიმულაციისა. დაავადების გავრცელება მილიონ ადამიანში 33-120 შემთხვევაა.
ადისონის დაავადების დროს პაციენტი უჩივის საერთო სისუსტეს, ენერგიის და მადის დაქვეითებას, წონის კლებას. რაც უფრო მეტია ჰორმონების დეფიციტი, მით უფრო მკვეთრადაა გამოხატული სიმპტომები. პაციენტს ასევე შეიძლება გამოეხატოს სხვა სიმპტომებიც, როგორიცაა:
- კანის გამუქება, განსაკუთრებით სახეზე, ხელების ზურგზე;
- გასტრო-ინტესტინალური სიმპტომები - გულისრევა და მუცლის ტკივილი (ეს სიმპტომები შესაძლოა იყოს ადრენალური კრიზის ნიშნები);
- დაბალი არტერიული წნევა და თავბრუსხვევა წამოდგომის და წამოჯდომის შემდეგ;
- კუნთებისა და სახსრების ტკივილი;
- მარილზე მოთხოვნილება;
- ქალებში - ბოქვენის არესა და იღლიაში თმიანობის შემცირება და სქესობრივი ლტოლვის დაქვეითება.
მეორეული და მესამეული ადრენალური უკმარისობა
მეორეული ადრენალური უკმარისობის დროს ჰიპოფიზი გამოყოფს არასაკმარის კორტიკოტროპინს (ACTH), შესაბამისად, თირკმელზედა ჯირკვალი არასაკმარისად სტიმულირდება და კორტიზოლის სეკრეციაც ნაკლებია, ხოლო მესამეული დეფიციტის დროს ჰიპოთალამუსში არასაკმარისი რაოდენობით გამომუშავდება კორტიკოტროპინის მაკონტროლებელი ჰორმონი - კორტიკოტროპინ-რილიზინგ-ჰორმონი (CRH).
მეორეული და მესამეული უკმარისობის სიმპტომები მსგავსია პირველადი უკმარისობის სიმპტომებისა, გარკვეული გამონაკლისებით:
- არ აღინიშნება კანის გამუქება და დეჰიდრატაცია;
- გასტროინტესტინალური სიმპტომები ნაკლებადაა გამოხატული;
- უფრო ხშირია ჰიპოგლიკემიის ეპიზოდები, რასაც თან ახლავს ოფლიანობა, გაბრუება, გულისრევა ან გულის აჩქარება.
იმ შემთვევაში, თუკი მეორეული და მესამეული უმარისობის მიზეზი არის ჰიპოთალამუსის ან ჰიპოფიზის სიმსივნე, პაციენტს შეიძლება ჰქონდეს ასევე სხვა სიმპტომებიც, როგორიცაა მაგ. თავის ტკივილი და მხედველობის გაუარესება. ასეთ პაციენტებში თირკმელზედა ჯირკვლის ჰორმონების დაბალი დონე შესაძლოა გახდეს უშვილობის მიზეზი, ასევე ერექციის დისფუნქციის, სისუსტის, დისფონიის (ჩახლეჩილი, ხრიწიანი ხმა), შეკრულობის, დაგვიანებული პუბერტატის ან სიდაბლის მიზეზი.
ადრენალური უკმარისობის დიაგნოსტიკა ოთხ ეტაპად ხორციელდება:
- პირველ რიგში ისაზღვრება კორტიზოლის დონე სისხლში;
- ასევე საჭიროა სხვა ანალიზების ჩატარებაც ადრენალური უკმარისობის დიაგნოზის დასადასტურებლად;
- კორტიკოტროპინის (ადრენოკორტიკოტროპული ჰორმონის) განსაზღვრით დგინდება, თუ რომელ დონეზეა დაზიანება (პირველადი, მეორადი თუ მესამეული დეფიციტი);
- მას შემდეგ, რაც დადგინდება, თუ რომელ დონეზეა დაზიანება, საჭიროა შემდგომი კვლევები დაზიანების გამომწვევი მიზეზის დასადგენად;
კორტიზოლისა და კორტიკოტროპინის დონის განსაზღვრა
იმისათვის, რომ განისაზღვროს კორტიზოლი და აკტჰ, სისხლის ნიმუში უნდა აიღოთ დილით ადრე, 8 საათზე, ამ დროს კორტიზოლის დონე ყველაზე მაღალია.
თუკი მიღებული პასუხით კორტიზოლის დონე ძალიან დაბალია, შეგვიძლია ვიეჭვოთ ადრენალური უკმარისობის დიაგნოზი;
თუკი კორტიზოლის დონე ნორმის მაღალ ზღვარზეა, ადრენალური უკმარისობა პრაქტიკულად გამორიცხულია;
მრავალ პაციენტს კორტიზოლის მაჩვენებელი აღმოაჩნდება საშუალო ზონაში და საჭიროებენ დამატებით ტესტირებას.
ყველაზე ხშირად ტარდება ACTH სტიმულაციის ტესტი დიაგნოზის დადგენის მიზნით. სისხლის ნიმუშის აღება ხდება დღის ნებისმიერ მონაკვეთში, რათა განისაზღვროს კორტიზოლის ‘საწყისი დონე’. შემდეგ ინტრავენურად შეჰყავთ კორტიკოტროპინი და სისხლის ნიმუშის აღება ხდება 30 და 60 წთ-ის შემდეგ კორტიზოლის განსაზღვრის მიზნით. თუკი კორტიზოლის რაოდენობამ შესაბამისად არ მოიმატა, ისმება ადრენალური უკმარისობის დიაგნოზი.
ACTH დონის განსაზღვრა გვაძლევს ინფორმაციას იმის შესახებ, თუ სად არის პრობლემა - თირკმელზედა ჯირკვალსა - (პირველადი უკმარისობა) თუ ჰიპოფიზსა ან ჰიპოთალამუსში (მეორადი ან მესამეული ადრენალური უკმარისობა):
- თუ ACTH დონე მაღალია, მაშინ საქმე გვქვს პირველად ადრენალურ უკმარისობასთან;
- თუ ACTH დონე დაბალია, მაშინ შესაძლოა გვქონდეს მეორეული ან მესამეული ადრენალური უკმარისობა
დიაგნოსტიკის შემდეგი საფეხური არის გამომწვევი მიზეზის დადგენა:
პირველადი ადრენალური უკმარისობისთვის — საჭიროა მხედველობაში მივიღოთ პაციენტის ასაკი, სქესი და სხვა სამედიცინო პრობლემები. რეკომენდაციების უმეტესობა ითვალისწინებს მუცლის ღრუს კომპიუტერული ტომოგრაფიის ჩატარების საჭიროებას, რათა შეფასდეს თირკმელზედა ჯირკვალი. ზოგიერთ შემთხვევებში საჭიროა სისხლის სხვა ანალიზების ჩატარებაც და გულმკერდის X-ray.
უკანასკნელ პერიოდში ტუბერკულოზი ითვლება პირველადი ადრენალური უკმარისობის ყველაზე ხშირ მიზეზად. ადისონის დაავადების გამომწვევი ხშირი მიზეზია აუტოიმუნური ადრენალიტი (თირკმელზედა ჯირკვლის მიმართ ანტისხეულების წარმოქმნით მიმდინარე დაავადება, რაც აზიანებს ჯირკვლის უჯრედებს).
მეორეული/მესამეული ადრენალური უკმარისობის გამომწვევი შესაძლო მიზეზებია:
- გლუკოკორტიკოიდებით ხანგრძლივი მკურნალობა (მაგ. ასთმის გამო პრედნიზონის ხანგრძლივი მიღება), რაც გავლენას ახდენს ჰიპოფიზის ნორმალურ ფუნქციონირებაზე და მეორეული ადრენალური უკმარისობის ყველაზე ხშირი მიზეზი ხდება;
- ჰიპოფიზისა და ჰიპოთალამუსის ანორმული ზრდა;
- ზოგიერთ პაციენტს აქვს ACTH გამომუშავების დეფიციტი და სავარაუდოდ შესაძლოა ასევე აღენიშნოთ სხვა ტროპული ჰორმონების სინთეზის დარღვევაც (ნაწილობრივი ან პანჰიპოპიტუიტარიზმი) დაბადებიდან, რასაც ვუწოდებთ კონგენიტალურ დეფიციტს;
- ანამნეზში ჰიპოფიზსა ან ტვინზე რადიაციული ზემოქმედება.
კლინიცისტი გაგაგზავნით მანიტურ-რეზონანსულ გამოკვლევაზე (MRI), რათა შეფასდეს ჰიპოფიზი და ჰიპოთალამუსი, ხომ არაა მათში რაიმე წარმონაქმნი ან ადგილი ხომ არ აქვს მათ ანორმულ ზრდას. ისაზღვრება ასევე ჰიპოფიზის სხვა ჰორმონები, რათა ინახოს, რამდენად ნორმის ფარგლებში ხდება მათი გამოყოფა.
ადრენალური უკმარისობის მკურნალობა:
ადრენალური უკმარისობის მკურნალობა გულისხმობს იმ ჰორმონებით ჩანაცვლებით თერაპიას, რასაც ორგანიზმი არასაკმარისად გამოჰყოფს.
მკურნალობის მიზანია ჰორმონების დეფიციტით გამოწვეული სიმპტომების კუპირება ისე, რომ არ მოხდეს ჰორმონების ჭარბი მოხმარება და არ განვითარდეს ჰორმონების სიჭარბის ნიშნები. მკურნალობა მთელი ცხოვრებაა საჭირო და ასევე საჭიროა მკურნალობის შეხამება. ჰორმონების სწორი დოზირება მნიშვნელოვანია სიმპტომების მინიმიზაციისა და ადრენალური კრიზის ალბათობის მინიმუმამდე დაყვანისთვის.
პირველადი ადრენალური უკმარისობა — მკურნალობა საჭიროებს ყოველდღიურად გლუკოკორტიკოიდების ან მინერალკორტიკოიდების მიწოდებას მთელი ცხოვრების მანძილზე. ქალებში შესაძლოა საჭირო გახდეს ანდროგენებით ჩანაცვლებითი თერაპია. მკურნალობის მიზანია სიმპტომების ალაგება და ჰორმონების დონის სტაბილიზაცია.
მკურნალობის დაწყებისთანავე სისუსტე და გულისრევის შეგრძნება ქრება.
გლუკოკორტიკოიდები
არსებობს სხვადასხვა არჩევანი: კლინიცისტმა პაციენტთან შეთანხმებით უნდა დანიშნოს მისთვის მოსარხერხებელი და მორგებული დოზა, რაც იქნება ყველაზე ეფექტიანი და ექნება მინიმალური გვერდითი მოვლენები.
ხშირად გამოიყენება ხანმოკლე მოქმედების გლუკოკორტიკოიდები - ჰიდროკორტიზონი დაყოფილი 2 ან 3 მიღებაზე. გაღვიძებისთანავე ყველაზე მაღალი დოზა, შემდეგ უფრო დაბალი და 6 საათისთვის ყველაზე მცირე დოზა, რაც ასახავს კორტიზოლის სეკრეციის ფიზიოლოგიურ რიტმს.
გახანგრძლივებული მოქმედების გლუკოკორტიკოიდი, როგორიცაა პრედნიზონი, ხანდახან ენიჭება უპირატესობა, ვინაიდან შესაძლოა ერთჯერადი დანიშვნის რეჟიმით მისი გამოყენება. იშვიათად საჭირო ხდება შუადღეზე მცირე დამატებითი დოზის გამოყენება. თუმცა ამ მედიკამენტით უფრო რთულია დოზის გადამეტების თავიდან აცილება.
საჭიროა მკურნალობის პროცესში მონიტორირება - დაკვირვება- წონის მატება ან მთვარისებრი სახე, ჩვეულებრივ, დოზის გადაჭარბების სიმპტომებია, ამ დროს საჭიროა გლუკოკორტიკოიდის დოზის შემცირება. გლუკოკორტიკოიდის ჭარბი გამოყენება იწვევს ოსტეოპოროზს; მკურნალობის პროცესში საჭიროა ძვლის მინერალური სიმკვრივის მონიტორინგი.
დოზირება
გლუკოკორტიკოიდის დოზა ითვლება და ეხამება პაციენტის წონას და ასაკს, მსუქანი პირები საჭიროებენ უფრო მეტ დოზას, მაშინ, როცა ბავშვები და გამხდარი მოზრდილები - უფრო ნაკლებ დოზას. დოზის მორგება უნდა მოხდეს დოზის თანდათან მატებით.
მინერალკორტიკოიდები
მიიღება პერორალური სახით სინთეზური პრეპარატების - ფლუდროკორტიზონის სახით. ამ პრეპარატის დოზა დამოკიდებულია სითხის ბალანსსა და არტ. წნევის ციფრებზე. ადეკვატური დოზის შემთხვევაში წამოდგომისა და წამოჯდომის დროს არ უნდა გქონდეთ დისკომფორტი, თავბრუსხვევა; თუ დოზა მაღალია, პაციენტს შესაძლოა შეუშუპდეს კოჭის არე და დაფიქსირდეს ჰიპერტენზია ან კალიუმის დაბალი მაჩვენებელი. ამ დროს უნდა შემცირდეს ფლუდროკორტიზონის დოზა.
ანდროგენები
ხანდახან რეკომენდებულია ქალებში, პირველადი ადრენალური უკმარისობით. DHEA -ს მიღებამ შესაძლოა გააუმჯობესოს ლიბიდო და გააუმჯობესოს გუნება-განწყობილება, თუმცა არსებობს პოტენციური გვერდითი მოვლენები ასოცირებული DHEA-ს დონის მატებასთან, როგორიცაა აკნე, თმიანობა სახეზე, ხმის დაბოხება, გარდა ამისა, DHEA არსებობს, როგორც საკვები დანამატი აშშ-ში. ვინაიდან საკვები დანამატები არ რეგულირდება ამერიკის საკვებისა და წამლის ადინისტრაციის (FDA) მიერ, იქმნება ხარისხის კონტროლისა და უსაფრთხოების პრობლემას.
მეორადი და მესამეული ადრენალური უკმარისობა
პაციენტები საჭიროებენ მხოლოდ გლუკოკორტიკოიდებით (მაგ. hydrocortisone) ჩანაცვლებას (არა მინერალკორტიკოიდებით და ანდროგენებით). მკურნალობის დასაწყისში შესაძლოა საჭირო გახდეს დოზების ხშირი შეხამება. მკურნალობის სქემაში ასევე შეიძლება ჩაერთოს ჰიპოფიზის სხვა ჰორმონებიც.
ადრენალური კრიზი
ეწოდება ადრენალურ უკმარისობას, როცა იგი ხდება სიცოცხლისთვის საშიში მდგომარეობა.
ადრენალური კრიზის ყველაზე დამახასიათებელი ნიშანია შოკი (ძალიან დაბალი წნევა გონების კარგვით), დეჰიდრატაცია და ნატრიუმისა და კალიუმის ბალანსის დარღვევა. ზოგიერთ შემთხვევაში შოკს მოჰყვება ტემპერატურა, გულისრევა, ღებინება და მუცლის ტკივილი, სისუსტე, ენერგიის დაქვეითება და გონების დაბინდვა. ადრენალური კრიზი ჩვეულებრივ ვითარდება ინფექციის, ტრავმისა ან სხვა სტრესული ფაქტორების შემდეგ.
ადრენალური კრიზი არის სიცოცხლისთვის საშიში მდგომარეობა და საჭიროებს გადაუდებელ პირველად სამედიცინო დახმარებას. თავად პაციენტმა ან მისმა ოჯახის წევრებმა ან მეგობრებმა უნდა მიიღონ სასწრაფო ზომები - ჩაუტარონ პაციენტს გლუკოკორტიკოიდის ინიექცია მაშინვე, როგორც კი ადრენალური კრიზის პირველი ნიშანი გამოვლინდება. შემდგომი მკურნალობა გრძელდება გადაუდებელი დახმარების დეპარტამენტში და მკურნალობა ხდება მარილის ხსნარის დიდი რაოდენობით გადასხმით და ინტრავენური გლუკოკორტიკოიდით (dexamethasone ან სხვა ფორმის გლუკოკორტიკოიდი); მინერალკორტიკოიდებით თერაპია (საჭიროებისას) ჩვეულებრივ იწყება უკვე მოგვიანებით, მას შემდეგ, რაც მარილხსნარით მკურნალობა დასრულდება. მკურნალობის ჩატარების პარარელურად, საჭიროა იმ ფაქტორების მართვა, რომელმაც გამოიწვია ადრენალური კრიზი, მაგ. ინფექცია.
სიფრთხილის ზომები ადრენალური უკმარისობის დროს გარკვეული სიტუაციების შემთვეევაში
ადრენალური უკმარისობის მქონე პაციენტები უნდა იყვნენ ინფორმირებული თავიანთი დაავადების შესახებ, უნდა იცოდნენ თირკმელზედა ჯირკვლის უკმარისობის სიმპტომები და ნიშნები, ამ ინფორმაციას უნდა ფლობდნენ ასევე პაციენტის ოჯახის წევრები და მეგობრები, უნდა იცოდნენ, როგორ მოიქცნენ ადრენალური კრიზის დროს.
ზოგადი სიფრთხილის ზომები
პაციენტებმა უნდა ატარონ საიდენტიფიკაციო სამაჯური, ასევე თან უნდა იქონიონ გადაუდებელი სამედიცინო ინფორმაციის ბარათი, სადაც მონიშნული იქნება, თუ რომელ მედიკამენტზე და რა დოზაზეა პაციენტი, ასევე მითითებული უნდა იყოს კლინიკისა და ოჯახის წევრების საკონტაქტო ინფორმაცია, სადაც გადაუდებელ შემთხვევაში შესაძლებელი იქნება დაკავშირება. უკიდურესად მნიშვნელოვანია ადრენალური უკმარისობისა და კრიზის ადრეული სიმპტომების ამოცნობა, ექიმმა უნდა გასწავლოთ იმ სიმპტომების ამოცნობა, რომელთა უგულვებელყოფა არ შეიძლება.
გადაუდებელი სიფრთხილის ზომები
მედიკამენტების ზედმიწევნით მიღებისა და სამედიცინო მეთალყურეობის მიუხედავად ზოგ პაციენტს შეიძლება მაინც განუვითარდეს ადრენალური კრიზი. უსაფრთხოების მიზნით სახლში, სამსახურსა თუ სკოლაში, სადაც გიწევთ ყოფნა, ხელმისაწვდომ ადგილზე უნდა იქონიოთ დექსამეთაზონის ფლაკონი შპრიცთან ერთად, ასევე უნდა გქონდეთ ჩანთაში.
ინიექცია თავად პაციენტის ან მისი ოჯახის წევრის მიერ კეთდება კუნთში შემდეგ შემთხვევებში:
- დიდი ტრავმის დროს სისხლის მნიშვნელოვანი რაოდენობის კარგვისას,
- მოტეხილობის ან შოკის შემთხვევაში,
- გულისრევისა და ღებინების დროს,
- ასევე, თუ პაციენტი რაიმე მიზეზით ვეღარ იღებს პერორალურ მედიკამენტებს;
- ადრენალური კრიზის ნიშნებისა და სიმპტომების დროს;
- გონების დაკარგვის დროს;
პაციენტთა უმრავლესობას წლების მანძილზე არ ექმნებათ საინექციო მედიკამენტის საჭიროება;
საინიექციო გლუკოკორტიკოიდის გამოყენების შემდეგ სასწრაფოდ უნდა მიმართოთ ექიმს;
ექსტრა დოზის გამოყენების საჭიროება კი ხშირია სხვადასხვა დაავადებების, სამედიცინო პროცედურებისა თუ ქირურგიული ჩარევის შემთხვევეაში.
დაავადებები, სამედიცინო პროცედურები და ქირურგია
თირკმელზედა ჯირკვალი ნორმალური ფუნქციონირების დროს ავადმყოფობის, სტრესისა და სამედიცინო პროცედურების დროს გამოჰყოფს მეტ კორტიზოლს. ადრენალური უკმარისობის დროს კორტიზოლის გამოყოფა ამ შემთხვევებში შემცირებულია, ამიტომ საჭიროა ამ დროს მედიკამენტის დოზის გაზრდა, რათა თავიდან ავიცილოთ ადრენალური კრიზი.
გაცივებისა და სურდოს დროს საკმარისია მედიკამენტის - გლუკოკორტიკოიდის დოზის გაორმაგება ან გასამმაგება ექიმის ჩარევის გარეშე. თუკი სიმპტომები ხანგრძლივდება სამ დღეზე მეტად, უნდა დაუკავშირდეთ ექიმს. თუკი გეგმავთ რაიმე სახის სამედიცინო პროცედურას, ან ქირურგიულ ჩარევას, ასევე დაუკავშირდით მკურნალ ექიმს. ექიმთან დაკავშირება ასევე საჭიროა, თუკი შეგაწუხებთ კუჭის ტკივილი გულისრევით, დიარეითა ან ღებინებით.
ორსულობა
ქალთა უმეტესობას, რომელთაც აქვთ დადგენილი პირველადი ადრენალური უკმარისობა, შეუძლიათ დაფეხმძიმების, ორსულობისა და მშობიარობის ჯანსაღად წარმართვა. საჭიროა ასეთი პაციენტები ერთდროულად მართონ ადრენალური უკმარისობის მართვის გამოცდილების მქონე მეან-გინეკოლოგმა და ენდოკრინოლოგმა. მთელი ამ პერიოდის განმავლობაში პაციენტმა სტაბილურად უნდა მიიღოს დანიშნული მედიკამენტები, ასევე უნდა ხდებოდეს ნაყოფის ზრდაზე ფრთხილი მონიტორინგი; ასევე, ადრენალური უკმარისობის მართვა. ზოგი ქალი საჭიროებს გლუკოკორტიკოიდის დოზის შეცვლას, განსაკუთრებით მესამე ტრიმესტრში და მშობიარობის დროს. ქალები, რომელთაც აქვთ დილით სისუსტე, შესაძლოა საჭიროებდნენ პერორალურიდან საინიექციო გლუკოკორტიკოიდზე გადაყვანას, სანამ არ ალაგდება დილის სისუსტე.
როგორია პროგნოზი?
პაციენტთა უმრავლესობისთვის პროგნოზი კეთილსაიმედოა მკურნალობისა და მონიტორირების შემთხვევაში; პაციენტებს აქვთ სიცოცხლის ნორმალური მოსალოდნელი ხანგრძლივობა და ხარისხი; ბავშვები, თირკმელზედა ჯირკვლის უკმარისობით, ნორმალურად იზრდებიან მკურნალობის ფონზე და პუბერტატის ასაკს გაივლიან პრობლემების გარეშე.

 ლალი ნიკოლეიშვილი
ლალი ნიკოლეიშვილი